نوروپاتی دیابتی چگونه ایجاد میشود؟ علائم و گزینههای درمانی
- Shekarban
- دیابت نوع دو, دیابت نوع یک
نوروپاتی دیابتی نوعی آسیب عصبی است که میتواند در افراد دارای تشخیص دیابت (دیابت نوع یک و دیابت نوع دو) رخ دهد. با گذشت زمان، قند خون بالا میتواند به سیستم اعصاب بدن آسیب برساند. شاید جالب باشد که بدانید نوروپاتی دیابتی اغلب به اعصاب پاها و دستها آسیب میرساند. بسته به اعصاب آسیب دیده، علائم نوروپاتی دیابتی میتواند از درد و بیحسی در پاها و دستها تا مشکلات سیستم گوارش، مجاری ادراری، قلب و عروق خونی متغیر باشد. برای برخی افراد، علائم خفیف هستند و برای برخی دیگر شدید (که برای این افراد نوروپاتی دیابتی از نوع دردناک و ناتوان کننده است). افراد دارای تشخیص دیابت میبایست توجه داشته باشند که نوروپاتی دیابتی یک عارضه شایع و جدی است. با این حال، اغلب میتوان با کنترل قند خون و سبک زندگی سالم، از نوروپاتی دیابتی جلوگیری کرده یا سرعت پیشرفت آن را کاهش داد. در این نوشتار از محله شکربان به بررسی علل، علائم و درمانهای نوروپاتی دیابتی پرداخته شده است.
نوروپاتی دیابتی چیست؟
نوروپاتی دیابتی یکی از عوارض شایع دیابت است که به دلیل آسیب به اعصاب ناشی از سطح بالای قند خون و التهاب طولانیمدت رخ میدهد. این بیماری میتواند انواع مختلفی از اعصاب را تحت تأثیر قرار دهد و علائم و نشانههای گوناگونی ایجاد کند. بر اساس آنچه مطرح شد، مهمترین علل نوروپاتی دیابتی عبارتند از:
سطح بالای قند خون قند خون بالا باعث آسیب به عروق تغذیهکننده اعصاب میشود، بنابراین جریان خون به این اعصاب کاهش مییابد. این امر عملکرد طبیعی اعصاب را مختل میکند؛
التهاب ناشی از دیابت دیابت میتواند موجب التهاب سیستمیک شود که باعث آسیب به اعصاب میشود؛
اختلالات متابولیکی تغییرات متابولیسم در دیابت ممکن است به اعصاب آسیب رسانده و عملکرد آنها را مختل کند.
علائم بیماری نوروپاتیک چیست؟
علائم بیماری نوروپاتیک یا درد نوروپاتیک بسیار متنوع هستند و بستگی به نوع اعصابی که تحت تأثیر قرار گرفتهاند و علت زمینهای بیماری دارد. به طور کلی، درد نوروپاتیک ناشی از آسیب یا اختلال در عملکرد سیستم عصبی است و اغلب با درد ناشی از آسیب بافتی (درد نوسیسپتیو) متفاوت است. شایعترین علائم بیماری نوروپاتیک عبارتند از:
- درد خود به خودی و غیر قابل تحریک
- درد سوزشی یا خنجری بسیاری از افراد درد نوروپاتیک را به صورت سوزش، خنجر خوردن، یا تیر کشیدن توصیف میکنند؛
- درد مداوم درد ممکن است دائمی و طولانیمدت باشد؛
- درد بدون محرک مشخص درد ممکن است بدون هیچ محرک خارجی یا آسیب بافتی مشخصی رخ دهد.
- پارستزی (Dysesthesia) و دیسستزی (Paresthesia)
پارستزی احساسات غیرطبیعی مانند گزگز، مورمور شدن، سوزن سوزن شدن یا بیحسی. این احساسات معمولا بدون تحریک خارجی رخ میدهند؛
دیسستزی احساسات غیرطبیعی و ناخوشایند در پاسخ به لمس یا تحریکات دیگر که معمولا دردناک نیستند. بهعنوان مثال، لمس سبک پوست ممکن است احساس سوزش یا ناراحتی ایجاد کند.
- آلودینیا (Allodynia)
درد ناشی از محرکهای غیر دردناک درد ناشی از محرکهایی که بهصورت معمول دردناک نیستند، مانند لمس سبک لباس، جریان هوا، یا نوازش آرام. این علامت بسیار مشخصه درد نوروپاتیک است.
- هیپرآلژزیا (Hyperalgesia)
افزایش حساسیت به درد واکنش بیش از حد دردناک به محرکهای دردناک خفیف. درد بسیار شدیدتر از حد انتظار در پاسخ به یک محرک دردناک جزئی.
- بیحسی و کاهش حس
- کاهش حس لامسه، دما یا درد ممکن است فرد حس لامسه، گرما، سرما یا درد را در مناطق آسیبدیده از دست بدهد؛
- مشکل در تشخیص حس ممکن است تشخیص دقیق نوع حس یا شدت آن دشوار شود.
- ضعف عضلانی
- در برخی موارد نوروپاتی میتواند منجر به ضعف عضلانی شود، بهویژه اگر اعصاب حرکتی نیز آسیب دیده باشند؛
- این ضعف ممکن است باعث مشکلات حرکتی و تعادلی شود.
- مشکلات خواب
درد نوروپاتیک اغلب در شب تشدید میشود و میتواند باعث اختلال در خواب و بیخوابی شود.
- علائم عاطفی و روانی
درد مزمن نوروپاتیک میتواند منجر به افسردگی، اضطراب، خستگی و کاهش کیفیت زندگی شود.
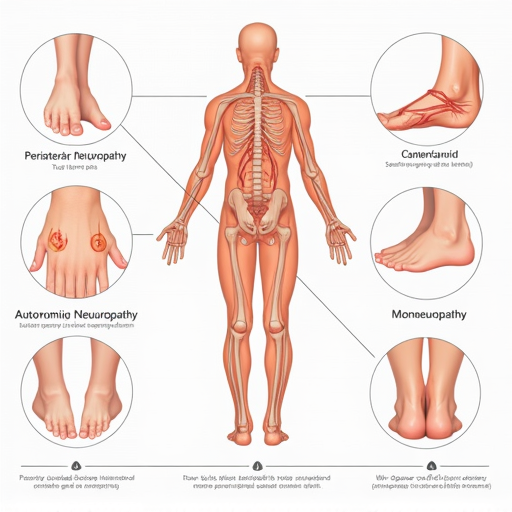
انواع نوروپاتی
نوروپاتی محیطی بیشتر در دستها و پاها رخ میدهد و علائمی مانند درد سوزشی، گزگز، بیحسی و ضعف عضلانی در اندامها ایجاد میکند؛
نوروپاتی اتونومیک بر اعصاب کنترل کننده عملکردهای خودکار بدن تأثیر میگذارد و میتواند علائمی مانند مشکلات گوارشی، مشکلات ادراری، مشکلات قلبی-عروقی و اختلال در تعریق ایجاد کند؛
نوروپاتی موضعی (مونونوروپاتی) فقط یک عصب را درگیر میکند و میتواند باعث درد شدید و ضعف در ناحیه مربوط به آن عصب شود.
مهم است بدانید
- علائم نوروپاتی میتواند بسیار متنوع و فردی باشد؛
- تشخیص دقیق و مدیریت درد نوروپاتیک نیازمند ارزیابی توسط پزشک متخصص است.
اگر علائمی مشابه علائم ذکر شده را تجربه میکنید، مهم است که به پزشک مراجعه کنید تا علت دقیق مشخص شود و درمان مناسب آغاز گردد.
علل نوروپاتی دیابتی
نوروپاتی دیابتی ناشی از قند خون بالا (هایپرگلیسمی) طولانی مدت است که میتواند به اعصاب آسیب برساند. قند خون بالا به مرور زمان به اعصاب آسیب میرساند و توانایی آنها در ارسال سیگنال را مختل میکند. آسیب به اعصاب و غلاف میلین (پوششی که از اعصاب محافظت میکند) نیز مرتبط است. قند خون بالا همچنین عروق خونی کوچک (مویرگها) را که اعصاب را تغذیه میکنند ضعیف میکند و باعث کاهش اکسیژن و مواد مغذی حیاتی مورد نیاز اعصاب میشود. تمام افراد دارای تشخیص دیابت به نوروپاتی مبتلا نمیشوند. بااین حال، هر چه مدت بیشتری دیابت داشته باشی، و هر چه کنترل قند خون کمتر باشد، خطر ابتلا به نوروپاتی بیشتر است.
علل خاص هر نوع نوروپاتی
علت دقیق هر نوع نوروپاتی بهطور کامل مشخص نیست و تصور میشود که عوامل مختلفی در ایجاد نوروپاتیهای مختلف نقش دارند که در ادامه به مهمترین آنها پرداخته شده است:
- عوامل عصبی اعصاب ممکن است در اثر فشار ناشی از سندرم تونل کارپال یا سایر شرایط دچار مشکل شده باشند؛
- عوامل ارثی عوامل ژنتیکی که فرد را مستعد آسیب عصبی میکنند؛
- مصرف دخانیات سیگار کشیدن عروق خونی را باریک میکند و خونرسانی به اعصاب محیطی را کاهش میدهد؛
- مصرف الکل؛
- در برخی موارد، علت نوروپاتی مشخص نیست که به آن نوروپاتی ایدیوپاتیک میگویند.
عوامل خطر نوروپاتی دیابتی
عواملی که خطر نوروپاتی دیابتی را افزایش میدهند عبارتند از:
- کنترل ضعیف قند خون هر چه قند خون کمتر کنترل شود، خطر عوارضی مانند آسیب عصبی بیشتر است (برای آشنایی بیشتر با عوارض قند خون بالا میتوانید به مقاله «عوارض دیابت نوع 2: شناسایی و پیشگیری از مشکلات جدی سلامتی» مراجعه کنید؛
- مدت دیابت هر چه مدت بیشتری دیابت داشته باشید، خطر نوروپاتی بیشتر است. عمدتا به دلیل بالا بودن قند خون در طول زمان؛
- بیماری کلیوی دیابت میتواند به کلیهها آسیب برساند. آسیب کلیوی میتواند سموم را در خون افزایش دهد که میتواند به اعصاب آسیب برساند. مهمترین عارضه کلیوی قند خون بالا «نفروپاتی» است. برای آشنایی بیشتر با نفروپاتی و انواع مخلتف آن میتوانید به مقاله «نفروپاتی دیابتی: علائم، علل و درمانها» مراجعه کنید؛
- اضافه وزن اضافه وزن و شاخص توده بدنی (BMI) بالای 25 خطر نوروپاتی دیابتی را افزایش میدهد؛
- مصرف دخانیات سیگار کشیدن سلامت اعصاب محیطی را به خطر میاندازد و خطر نوروپاتی را افزایش میدهد.
نوروپاتی عصبی چیست؟
نوروپاتی عصبی یا به اصطلاح عامیانه «گزگز اعصاب» به آسیب دیدن اعصاب محیطی بدن گفته میشود. اعصاب محیطی شبکهای از اعصاب هستند که خارج از مغز و نخاع قرار دارند و وظیفه انتقال پیامهای حسی و حرکتی بین مغز و نخاع با بقیه قسمتهای بدن را بر عهده دارند. به زبان سادهتر، اعصاب مانند سیمهای تلفن در بدن عمل میکنند که اطلاعات را از مغز به سایر قسمتها و بالعکس منتقل میکنند. وقتی این سیمها آسیب ببینند نمیتوانند به درستی کار کنند و علائم مختلفی ایجاد میشود.
علل شایع نوروپاتی عصبی
نوروپاتی عصبی میتواند دلایل گوناگونی داشته باشد، از جمله:
دیابت شایعترین علت نوروپاتی، دیابت است. قند خون بالا در طولانی مدت میتواند به اعصاب آسیب برساند؛
بیماریهای خودایمنی بیماریهایی مانند لوپوس، آرتریت روماتوئید و سندرم شوگرن میتوانند باعث التهاب و آسیب به اعصاب شوند؛
عفونتها برخی عفونتها مانند زونا، HIV و بیماری لایم میتوانند به اعصاب آسیب بزنند؛
آسیبهای فیزیکی ضربه، فشار یا جراحی میتوانند به اعصاب آسیب وارد کنند؛
مصرف الکل مصرف بیش از حد الکل در طولانی مدت میتواند باعث نوروپاتی الکلی شود؛
کمبود ویتامینها کمبود ویتامینهای گروه B (به خصوص B12)، ویتامین E و مس میتواند به اعصاب آسیب برساند؛
داروها برخی داروها مانند داروهای شیمیدرمانی و داروهای HIV میتوانند به عنوان عوارض جانبی باعث نوروپاتی شوند.
بیماریهای کلیوی و کبدی نارسایی کلیه و بیماریهای کبدی میتوانند باعث تجمع مواد سمی در بدن شوند که به اعصاب آسیب میرسانند؛
عوامل ارثی در برخی موارد، نوروپاتی میتواند ارثی باشد؛
قرار گرفتن در معرض سموم قرار گرفتن در معرض مواد شیمیایی سمی مانند سرب، آرسنیک و حلالهای صنعتی میتواند باعث نوروپاتی شود.
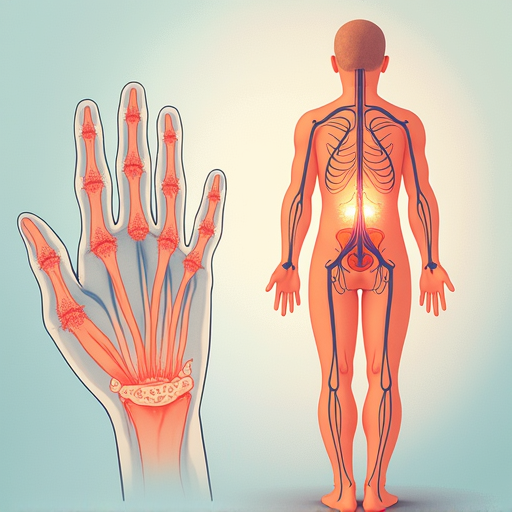
علائم نوروپاتی عصبی
علائم نوروپاتی عصبی بسته به نوع اعصاب آسیبدیده و شدت آسیب، متفاوت است. برخی از علائم شایع عبارتند از:
بیحسی و گزگز احساس سوزن سوزن شدن، بیحسی یا کاهش حس در دستها و پاها. این علامت معمولا از انگشتان دست و پا شروع میشود و به سمت بالا گسترش مییابد؛
درد درد سوزشی، تیرکشنده، ضرباندار یا خنجری در دستها، پاها یا سایر قسمتهای بدن. درد ممکن است در طول شب بدتر شود؛
ضعف عضلانی ضعف در عضلات، به خصوص در پاها و دستها، که میتواند باعث مشکل در راه رفتن، بلند کردن اشیاء یا انجام کارهای ظریف شود؛
مشکلات تعادلی عدم تعادل و سرگیجه به دلیل آسیب به اعصاب حسی که مسئول حفظ تعادل هستند؛
مشکلات گوارشی تهوع، استفراغ، اسهال یا یبوست به دلیل آسیب به اعصاب کنترل کننده دستگاه گوارش؛
مشکلات ادراری و جنسی مشکلات در دفع ادرار، اختلال نعوظ و خشکی واژن به دلیل آسیب به اعصاب کنترل کننده این عملکردها؛
تغییرات فشار خون افت فشار خون وضعیتی (افت فشار خون هنگام ایستادن) به دلیل آسیب به اعصاب کنترل کننده فشار خون؛
تعریق غیرطبیعی تعریق بیش از حد یا کمبود تعریق به دلیل آسیب به اعصاب کنترل کننده غدد عرق.
مهم است بدانید که
نوروپاتی عصبی یک بیماری جدی است که نیاز به تشخیص و درمان توسط پزشک دارد. اگر هر یک از علائم ذکر شده را دارید حتما به پزشک مراجعه کنید. پزشک با انجام معاینات و آزمایشهای لازم، علت نوروپاتی را تشخیص داده و بهترین روش درمانی را برای شما تعیین خواهد کرد. درمان نوروپاتی معمولا بر کنترل علت زمینهای بیماری و کاهش علائم تمرکز دارد.
عوارض نوروپاتی دیابتی
نوروپاتی دیابتی میتواند عوارض جدی ایجاد کند، از جمله:
- زخمهای پا و عفونت آسیب عصبی در پاها میتواند باعث شود که بدون اینکه متوجه شوید آسیب ببینید. وقتی پا آسیب میبیند (حتی یک تاول کوچک، بریدگی یا میخچه) میتواند به سرعت عفونی شود. در موارد شدید، عفونت ممکن است به استخوان یا حتی خون گسترش یابد و ممکن است نیاز به قطع انگشت پا، پا یا ساق پا داشته باشد؛
- آرتروپاتی شارکو این وضعیت باعث آسیب مفاصل، بهویژه در پاها، به دلیل آسیب عصبی میشود. آرتروپاتی شارکو میتواند باعث از دست دادن حس، بیحسی و تغییر شکل شود؛
- افت فشار خون وضعیتی آسیب عصبی که بر سیستم عصبی خودمختار تأثیر میگذارد میتواند باعث افت فشار خون شود. این میتواند باعث سرگیجه یا سبکی سر شود، و ممکن است منجر به غش کردن شود؛
- مشکلات مجاری ادراری آسیب عصبی به مثانه میتواند منجر به بیاختیاری ادرار یا مشکل در تخلیه کامل مثانه شود؛
- مشکلات گوارشی آسیب عصبی به معده و رودهها میتواند باعث یبوست، اسهال یا هر دو شود. گاستروپارزی (وضعیتی که در آن معده خیلی آهسته تخلیه میشود) میتواند باعث تهوع، استفراغ و از دست دادن اشتها شود؛
- اختلال نعوظ نوروپاتی میتواند به اعصابی که به آلت تناسلی میروند آسیب برساند؛
- خشکی واژن نوروپاتی میتواند خشکی واژن را در زنان افزایش دهد.
پیشگیری از نوروپاتی دیابتی
شما میتوانید با مدیریت دقیق قند خون و حفظ سبک زندگی سالم، به پیشگیری یا به تاخیر انداختن نوروپاتی دیابتی کمک کنید. در ادامه به مهمترین اقدامات پیشگیری از نوروپاتی دیابتی پرداخته شده است.
مدیریت قند خون
- بهترین راه برای پیشگیری از نوروپاتی دیابتی، مدیریت دقیق قند خون است؛
- برنامه غذایی سالم داشته باشید؛
- به طور منظم ورزش کنید؛
- قند خون خود را طبق دستور پزشک کنترل کنید؛
- داروهای دیابت خوراکی یا انسولین خود را طبق دستور پزشک مصرف کنید؛
توصیه میشود که برای مدیریت دیابت و عوارض آن، از جمله نوروپاتی دیابتی، با تیم مراقبتهای بهداشتی خود همکاری نزدیک داشته باشید.
مراقبت از پا
مراقبت دقیق از پاها میتواند به پیشگیری از عوارض پا ناشی از نوروپاتی کمک کند. موارد زیر را در نظر بگیرید:
- روزانه پاهای خود را بررسی کنید به دنبال تاول، بریدگی، میخچه، پینه یا قرمزی بگردید؛
- پاهای خود را روزانه بشویید پاهای خود را با آب ولرم و صابون ملایم بشویید. پاهای خود را به آرامی خشک کنید، به خصوص بین انگشتان پا؛
- پاهای خود را مرطوب نگه دارید از لوسیون یا کرم برای مرطوب نگه داشتن پاهای خود استفاده کنید، اما بین انگشتان پا از آن استفاده نکنید، زیرا رطوبت در آنجا میتواند منجر به عفونت قارچی شود؛
- ناخنهای پا را با دقت کوتاه کنید ناخنهای پا را صاف کوتاه کنید و لبهها را سوهان بزنید؛
- کفش و جوراب مناسب بپوشید همیشه کفش بپوشید تا از پاهای خود در برابر آسیب محافظت کنید. کفشهای راحت و مناسبی بپوشید که گردش خون را محدود نکنند. جورابهای نرم و جاذب رطوبت بپوشید؛
- از سیگار کشیدن خودداری کنید اگر سیگار میکشید، ترک کنید. سیگار کشیدن میتواند گردش خون در پاها را محدود کرده و خطر مشکلات پا را افزایش دهد.

آزمایش نوروپاتی چیست؟
بیماری نوروپاتی به آسیب عصبی گفته میشود و برای تشخیص و ارزیابی این بیماری، آزمایشهای مختلفی وجود دارد. این آزمایشها به پزشک کمک میکنند تا:
- وجود نوروپاتی را تأیید کند؛
- نوع نوروپاتی را مشخص کند (به عنوان مثال، نوروپاتی محیطی، نوروپاتی اتونومیک و غیره)؛
- شدت آسیب عصبی را ارزیابی کند؛
- علت احتمالی نوروپاتی را پیدا کند؛
- پیشرفت بیماری را پیگیری کند و اثربخشی درمان را بررسی کند.
به طور کلی، آزمایشهای نوروپاتی را میتوان به دستههای زیر تقسیم کرد:
- معاینه فیزیکی و عصبی
این معاینه اولین قدم در ارزیابی نوروپاتی است. پزشک با بررسی دقیق تاریخچه پزشکی، پرسیدن سوالاتی در مورد علائم و انجام معاینات فیزیکی و عصبی، به دنبال نشانههای نوروپاتی میگردد.
موارد بررسی
- حس بررسی حس لامسه، درد، دما، لرزش و موقعیت مفصل در اندامها، به ویژه پاها و دستها؛
- رفلکسها بررسی رفلکسهای تاندونی (مانند رفلکس زانو و مچ پا) که ممکن است در نوروپاتی ضعیف شوند یا وجود نداشته باشند؛
- قدرت عضلانی بررسی قدرت عضلات برای تشخیص ضعف عضلانی که میتواند ناشی از آسیب عصبی حرکتی باشد؛
- هماهنگی و تعادل بررسی تعادل و هماهنگی حرکات که میتواند تحت تأثیر نوروپاتی قرار گیرد.
- مطالعات هدایت عصبی (NCS – Nerve Conduction Studies)
این آزمایش رایجترین تست برای تشخیص نوروپاتی محیطی است. در این تست، سرعت و قدرت سیگنالهای الکتریکی که از طریق اعصاب حرکت میکنند، اندازهگیری میشود. الکترودهای کوچکی روی پوست قرار میگیرند و جریان الکتریکی خفیفی به عصب داده میشود. پاسخ عصب در نقطه دیگری اندازهگیری میشود.
موارد بررسی
سرعت هدایت عصبی کاهش سرعت هدایت عصبی نشاندهنده آسیب به میلین (پوشش محافظتی اعصاب) است؛
دامنه پتانسیل عمل عصبی کاهش دامنه نشاندهنده آسیب به خود فیبرهای عصبی است؛
کاربرد تشخیص انواع مختلف نوروپاتی محیطی و تعیین محل و شدت آسیب عصبی.
- الکترومیوگرافی (EMG – Electromyography)
این آزمایش فعالیت الکتریکی عضلات را اندازهگیری میکند. اغلب همراه با مطالعات هدایت عصبی انجام میشود. سوزنهای کوچکی به داخل عضلات وارد میشوند تا فعالیت الکتریکی عضلات در حالت استراحت و انقباض ثبت شود.
موارد بررسی
فعالیت خودبهخودی عضلات فعالیت غیرطبیعی در حالت استراحت میتواند نشاندهنده آسیب عصبی باشد؛
پتانسیل واحد حرکتی بررسی شکل و اندازه پتانسیلهای واحد حرکتی در هنگام انقباض عضله برای ارزیابی عملکرد اعصاب حرکتی؛
کاربرد تشخیص مشکلات عضلانی ناشی از آسیب عصبی و افتراق بین مشکلات عصبی و عضلانی.
- تستهای حسی کمی (QST – Quantitative Sensory Testing)
این تستها به طور دقیقتر و کمیتر حسهای مختلف مانند لامسه، درد، دما و لرزش را اندازهگیری میکنند. از دستگاههای تخصصی برای اعمال محرکهای دقیق و اندازهگیری آستانه حسی بیمار استفاده میشود.
موارد بررسی
آستانه حس لامسه حداقل میزان تحریک لمسی که فرد احساس میکند؛
آستانه درد حداقل میزان تحریک دردناک که فرد احساس میکند؛
آستانه حس دما حداقل تغییر دما که فرد احساس میکند؛
آستانه حس لرزش حداقل میزان لرزش که فرد احساس میکند؛
کاربرد ارزیابی دقیقتر اختلالات حسی، به ویژه در نوروپاتیهای فیبرهای عصبی کوچک.
- تستهای عملکرد اتونومیک
این تستها عملکرد سیستم عصبی اتونوم (که عملکردهای غیرارادی بدن مانند ضربان قلب، فشار خون، تعریق و گوارش را کنترل میکند) را ارزیابی میکنند.
انواع تستها
تست تیلت (Tilt Table Test) بررسی تغییرات فشار خون و ضربان قلب در هنگام تغییر وضعیت از دراز کشیده به ایستاده؛
تست پاسخ پوستی سمپاتیک (SSR – Sympathetic Skin Response) اندازهگیری فعالیت الکتریکی پوست در پاسخ به تحریک؛
تست تنفس عمیق بررسی تغییرات ضربان قلب در هنگام تنفس عمیق؛
تست والسالوا بررسی تغییرات فشار خون و ضربان قلب در هنگام مانور والسالوا (تلاش برای بازدم در حالی که بینی و دهان بسته است)؛
کاربرد تشخیص نوروپاتی اتونومیک و ارزیابی شدت آن.
- بیوپسی پوست
نمونه کوچکی از پوست (معمولا از پا) برداشته شده و زیر میکروسکوپ بررسی میشود تا تراکم فیبرهای عصبی کوچک در پوست اندازهگیری شود.
موارد بررسی
تراکم فیبرهای عصبی اپیدرمی کاهش تراکم فیبرهای عصبی کوچک نشاندهنده نوروپاتی فیبرهای عصبی کوچک است.
کاربرد تشخیص نوروپاتی فیبرهای عصبی کوچک، به ویژه در مواردی که سایر تستها نتایج واضحی ندارند.
- آزمایشهای خون
آزمایشهای خون به طور مستقیم نوروپاتی را تشخیص نمیدهند، اما میتوانند به شناسایی علل زمینهای نوروپاتی کمک کنند.
انواع آزمایشها
قند خون برای تشخیص دیابت، شایعترین علت نوروپاتی؛
ویتامین B12 کمبود ویتامین B12 میتواند باعث نوروپاتی شود؛
عملکرد کلیه و کبد برای بررسی بیماریهای کلیوی و کبدی که میتوانند باعث نوروپاتی شوند؛
تیروئید برای بررسی کمکاری تیروئید؛
آزمایشهای ایمونولوژیک برای بررسی بیماریهای خودایمنی که میتوانند باعث نوروپاتی شوند؛
بررسی فلزات سنگین و سموم در صورت شک به مسمومیت.
انتخاب آزمایش مناسب
نوع آزمایش نوروپاتی که برای شما تجویز میشود، بستگی به علائم، معاینه فیزیکی و تشخیص احتمالی پزشک دارد. گاهی اوقات ممکن است نیاز به انجام ترکیبی از چند آزمایش باشد تا تشخیص دقیقتری صورت گیرد.
آیا بیماری نوروپاتی خطرناک است؟
پاسخ به این پرسش مثبت است و بیماری نوروپاتی میتواند خطرناک باشد، اما میزان خطر آن بستگی به علت، نوع و شدت نوروپاتی دارد. نوروپاتی به خودی خود یک بیماری نیست، بلکه نشانهای از آسیب به اعصاب محیطی است. این آسیب میتواند ناشی از بیماریهای مختلفی باشد و درجات مختلفی از خطر را به همراه داشته باشد.
برای درک بهتر خطر نوروپاتی، مهم است که به موارد زیر توجه کنیم:
- شدت و نوع علائم
درد شدید و مزمن نوروپاتی میتواند باعث درد شدید، سوزش، گزگز و تیر کشیدن شود که کیفیت زندگی فرد را به شدت تحت تاثیر قرار میدهد و میتواند منجر به مشکلات روحی و روانی مانند افسردگی و اضطراب شود.
از دست دادن حس یکی از خطرناکترین جنبههای نوروپاتی از دست دادن حس در نواحی آسیبدیده است. این امر به ویژه در پاها خطرناک است، زیرا فرد ممکن است متوجه جراحات، بریدگیها، تاولها یا عفونتها نشود. این مسئله به ویژه برای افراد دیابتی که در معرض خطر بیشتری برای نوروپاتی هستند، بسیار مهم است و میتواند منجر به زخم پای دیابتی و در موارد شدید، قطع عضو شود؛
ضعف عضلانی و فلج نوروپاتی حرکتی میتواند منجر به ضعف عضلانی، گرفتگی عضلات و حتی فلج شود. این موضوع میتواند باعث مشکلات حرکتی، عدم تعادل و افزایش خطر افتادن شود؛
نوروپاتی اتونومیک این نوع نوروپاتی بر اعصابی که عملکردهای غیرارادی بدن مانند ضربان قلب، فشار خون، گوارش، مثانه و روده را کنترل میکنند، تاثیر میگذارد. نوروپاتی اتونومیک میتواند عوارض جدی و حتی تهدید کننده زندگی مانند موارد زیر را ایجاد کند:
- مشکلات قلبی عروقی تغییرات در ضربان قلب و فشار خون، افت فشار خون وضعیتی (سرگیجه هنگام ایستادن)؛
- مشکلات گوارشی یبوست، اسهال، نفخ، تهوع، استفراغ، گاستروپارزی (تخلیه کند معده)؛
- مشکلات ادراری بی اختیاری ادرار، احتباس ادرار؛
- مشکلات جنسی اختلال نعوظ در مردان، خشکی واژن در زنان؛
- مشکلات تعریق تعریق بیش از حد یا کمبود تعریق.
- علت زمینه ای نوروپاتی
بسیاری از بیماریهای زمینهای که باعث نوروپاتی میشوند، به خودی خود خطرناک هستند و نوروپاتی میتواند نشانهای از یک مشکل جدیتر باشد. به عنوان مثال:
دیابت نوروپاتی دیابتی شایعترین نوع نوروپاتی است و میتواند منجر به عوارض جدی مانند زخم پای دیابتی، عفونت و قطع عضو شود. کنترل نامناسب قند خون در دیابت میتواند پیشرفت نوروپاتی را تسریع کند و خطرات آن را افزایش دهد.
بیماریهای خودایمنی بیماریهایی مانند لوپوس، آرتریت روماتوئید و سندرم شوگرن میتوانند باعث نوروپاتی شوند و خود این بیماریها نیز میتوانند عوارض جدی دیگری داشته باشند؛
عفونتها برخی عفونتها مانند زونا، HIV و بیماری لایم میتوانند باعث نوروپاتی شوند؛
بیماریهای کلیوی و کبدی نارسایی کلیه و کبد میتوانند منجر به تجمع مواد سمی در بدن شوند که به اعصاب آسیب میرساند؛
سرطان و درمانهای سرطان برخی از سرطانها و درمانهای سرطان مانند شیمیدرمانی و پرتودرمانی میتوانند باعث نوروپاتی شوند؛
کمبود ویتامینها کمبود ویتامینهای گروه B (بهویژه B12)، ویتامین E و مس میتواند به اعصاب آسیب برساند؛
مصرف الکل مصرف مزمن و بیش از حد الکل میتواند باعث نوروپاتی الکلی شود؛
سموم قرار گرفتن در معرض برخی سموم و مواد شیمیایی صنعتی میتواند باعث نوروپاتی شود.
- پیشرفت بیماری
در برخی موارد نوروپاتی میتواند به تدریج پیشرفت کند و علائم آن با گذشت زمان بدتر شود. این پیشرفت میتواند منجر به ناتوانی بیشتر و افزایش خطر عوارض شود.
بیماری نوروپاتی میتواند خطرناک باشد، بهویژه اگر ناشی از یک بیماری زمینهای جدی باشد، علائم شدید و ناتوانکننده باشند، یا منجر به عوارضی مانند عفونت، زخم، مشکلات حرکتی یا نوروپاتی اتونومیک شود. مهم است که در صورت تجربه علائم نوروپاتی، به پزشک مراجعه کنید. تشخیص زودهنگام و درمان علت زمینهای نوروپاتی میتواند به مدیریت علائم، جلوگیری از پیشرفت بیماری و کاهش خطر عوارض جدی کمک کند. پزشک میتواند نوع نوروپاتی، علت آن و بهترین روشهای درمانی و مدیریتی را تعیین کند.

بهترین قرص درمان نوروپاتی
بهترین قرص برای درمان نوروپاتی به عوامل مختلفی بستگی دارد، از جمله:
- نوع نوروپاتی نوروپاتی انواع مختلفی دارد (مانند نوروپاتی دیابتی، نوروپاتی محیطی، نوروپاتی اتونومیک و غیره) و هر کدام ممکن است به درمانهای متفاوتی پاسخ دهند؛
- علت نوروپاتی درمان نوروپاتی تا حد زیادی به علت زمینهای آن بستگی دارد. اگر علت مشخص شود و قابل درمان باشد، تمرکز اصلی بر درمان آن علت خواهد بود؛
- علائم و شدت آنها علائم نوروپاتی در افراد مختلف متفاوت است (درد، سوزش، بیحسی، ضعف عضلانی و غیره) و شدت آنها نیز متغیر است. درمان باید متناسب با علائم خاص هر فرد تنظیم شود؛
- وضعیت سلامت کلی فرد بیماریهای زمینهای دیگر، داروهای مصرفی و وضعیت سلامت عمومی فرد در انتخاب بهترین دارو برای نوروپاتی تاثیرگذار هستند.
هیچ قرص «بهترین» و واحدی برای همه انواع نوروپاتی وجود ندارد. درمان نوروپاتی معمولا شامل ترکیبی از رویکردها است و داروها فقط بخشی از آن هستند. بهترین کار این است که به پزشک متخصص مغز و اعصاب مراجعه کنید. پزشک پس از انجام معاینات و بررسیهای لازم، نوع و علت نوروپاتی شما را تشخیص داده و بر اساس آن، بهترین برنامه درمانی اختصاصی را برای شما تعیین خواهد کرد.
به طور کلی، داروهایی که برای درمان نوروپاتی استفاده میشوند، میتوانند شامل موارد زیر باشند:
- داروهای مسکن درد
- داروهای ضد درد غیر استروئیدی (NSAIDs) مانند ایبوپروفن، ناپروکسن. این داروها برای دردهای خفیف تا متوسط نوروپاتی ممکن است موثر باشند؛
- داروهای ضد درد اپیوئیدی (مخدر) مانند ترامادول، اکسیکدون، مورفین. این داروها برای دردهای شدید نوروپاتی ممکن است تجویز شوند، اما به دلیل خطر وابستگی و عوارض جانبی، معمولا به عنوان آخرین گزینه و با احتیاط مصرف میشوند؛
- داروهای موضعی مانند کرم کپسایسین یا پچ لیدوکائین. این داروها میتوانند به صورت موضعی برای کاهش درد در ناحیه آسیبدیده استفاده شوند.
- داروهای ضد افسردگی
- داروهای ضد افسردگی سه حلقهای (TCAs) مانند آمیتریپتیلین، نورتریپتیلین. این داروها در دوزهای پایینتر از دوزهای معمول ضد افسردگی، میتوانند در کاهش درد نوروپاتی موثر باشند؛
- داروهای مهارکننده بازجذب سروتونین و نوراپینفرین (SNRIs) مانند دولوکستین (سیمبالتا) و ونلافاکسین. این داروها بهطور خاص برای درمان نوروپاتی دیابتی تایید شدهاند و در کاهش درد موثر هستند.
- داروهای ضد تشنج (ضد صرع)
- گاباپنتین (نورونتین) و پرگابالین (لیریکا) این داروها در ابتدا برای درمان صرع استفاده میشدند، اما مشخص شده است که در کاهش درد نوروپاتی نیز بسیار موثر هستند و معمولا به عنوان اولین خط درمان برای درد نوروپاتی تجویز میشوند؛
- کاربامازپین (تگرتول) و فنیتوئین (دیلانتین) این داروها نیز ممکن است برای برخی انواع نوروپاتی استفاده شوند.
- داروهای درمان علت زمینهای
اگر نوروپاتی ناشی از دیابت باشد، کنترل قند خون با داروهای دیابت (مانند متفورمین، انسولین و غیره) و تغییر سبک زندگی (رژیم غذایی سالم، ورزش) بسیار مهم است؛
اگر نوروپاتی ناشی از کمبود ویتامین باشد، مکملهای ویتامین (مانند ویتامین B12، ویتامین B1، ویتامین E) ممکن است تجویز شوند؛
اگر نوروپاتی ناشی از عفونت باشد، داروهای ضد عفونت (مانند آنتیبیوتیکها، داروهای ضد ویروسی) برای درمان عفونت اصلی استفاده خواهند شد.
اگر نوروپاتی ناشی از بیماریهای خودایمنی باشد، داروهای سرکوبکننده سیستم ایمنی ممکن است تجویز شوند.
- سایر درمانهای نوروپاتی
- فیزیوتراپی و کاردرمانی برای بهبود عملکرد عضلات، تعادل و کاهش محدودیتهای حرکتی؛
- تحریک الکتریکی عصب از راه پوست (TENS) یک روش غیردارویی برای کاهش درد؛
- طب سوزنی ممکن است در برخی افراد به کاهش درد نوروپاتی کمک کند؛
- تغییر سبک زندگی ترک سیگار، کاهش مصرف الکل، رژیم غذایی سالم، ورزش منظم و مدیریت استرس میتوانند به بهبود سلامت اعصاب و کاهش علائم نوروپاتی کمک کنند.
مهم است که
هرگز خودسرانه دارو مصرف نکنید. مصرف خودسرانه داروها میتواند عوارض جانبی جدی داشته باشد و ممکن است با داروهای دیگر شما تداخل داشته باشد.
فقط با تجویز و تحت نظر پزشک دارو مصرف کنید. پزشک دوز مناسب دارو، مدت زمان مصرف و عوارض جانبی احتمالی را برای شما توضیح خواهد داد.
درمان قطعی نوروپاتی
درمان قطعی نوروپاتی به علت اصلی آسیب عصبی بستگی دارد. در برخی موارد، اگر علت زمینهای به موقع تشخیص داده شده و قابل درمان باشد، نوروپاتی بهطور کامل بهبود مییابد. اما در مواردی که آسیب عصبی دائمی شده باشد، درمان بیشتر بر کنترل علائم، جلوگیری از پیشرفت بیماری و بهبود کیفیت زندگی تمرکز دارد.
- مواردی که نوروپاتی قابل درمان قطعی است:
نوروپاتی ناشی از کمبود ویتامینها (مانند B12، B1 و E) با اصلاح کمبود ویتامین از طریق مکملها یا رژیم غذایی، آسیب عصبی ممکن است به طور کامل بهبود یابد.
نوروپاتی ناشی از عفونتها (مانند بیماری لایم، زونا و HIV) درمان عفونت با آنتیبیوتیکها یا داروهای ضدویروسی میتواند به بهبود کامل نوروپاتی منجر شود.
نوروپاتی ناشی از سموم یا الکل قطع مصرف الکل یا اجتناب از سموم (مانند سرب یا جیوه) + درمان حمایتی میتواند باعث ترمیم اعصاب شود.
نوروپاتی فشاری (مانند سندرم تونل کارپال) جراحی برای آزادسازی عصب تحت فشار میتواند علائم را به طور کامل برطرف کند.
- مواردی که نوروپاتی غیرقابل درمان قطعی است (اما قابل مدیریت):
نوروپاتی دیابتی کنترل دقیق قند خون میتواند پیشرفت بیماری را متوقف یا کند، اما آسیبهای قبلی معمولا دائمی هستند.
نوروپاتی ارثی (مانند بیماری شارکو-ماری-توث) درمانی برای رفع علت ژنتیکی وجود ندارد، اما فیزیوتراپی و داروها به مدیریت علائم کمک میکنند.
نوروپاتی ایدیوپاتیک (با علت ناشناخته) تمرکز بر کاهش درد و بهبود عملکرد عصبی با داروها و روشهای غیردارویی است.
نوروپاتی ناشی از شیمیدرمانی برخی آسیبهای عصبی ممکن است دائمی باشند، اما با قطع دارو و درمان حمایتی، بهبود نسبی امکانپذیر است.
- راهکارهای کلیدی برای مدیریت نوروپاتی
الف) درمان علت زمینهای
- کنترل قند خون در دیابت؛
- درمان بیماریهای خودایمنی با داروهای سرکوبکننده سیستم ایمنی؛
- جایگزینی هورمون تیروئید در کمکاری تیروئید.
ب) داروهای کنترل علائم
درد عصبی گاباپنتین، پرگابالین، دولوکستین، آمیتریپتیلین؛
بیحسی و گزگز ویتامینهای گروه B (B1 و B12)؛
ضعف عضلانی فیزیوتراپی و تمرینات تقویتی.
پ) روشهای غیردارویی
فیزیوتراپی بهبود تعادل، قدرت عضلانی و جلوگیری از تحلیل عضلات؛
تحریک الکتریکی عصب کاهش درد از طریق سیگنالهای الکتریکی؛
طب سوزنی برخی مطالعات کاهش درد را تایید میکنند ؛
مدیریت استرس یوگا، مدیتیشن و تنفس عمیق.
ت) تغییرات سبک زندگی
- ترک سیگار و الکل؛
- رژیم غذایی سرشار از آنتیاکسیدانها (میوهها، سبزیجات، مغزها)؛
- ورزش منظم (پیادهروی، شنا، تمرینات تعادلی)؛
- مراقبت از پاها (جلوگیری از زخم در نوروپاتی دیابتی).
- جدیدترین روشهای درمانی امیدوارکننده
- سلولهای بنیادی تحقیقات اولیه نشان میدهد تزریق سلولهای بنیادی ممکن است به ترمیم اعصاب آسیبدیده کمک کند؛
- ژنتراپی هدف قرار دادن جهشهای ژنتیکی در نوروپاتیهای ارثی؛
- داروهای نوروتروفیک مانند فاکتور رشد عصبی (NGF) برای تحریک بازسازی اعصاب.
تشخیص زودهنگام مهمترین عامل در موفقیت درمان است! اگر علائمی مانند گزگز، بیحسی، درد سوزشی یا ضعف عضلانی دارید، سریعا به متخصص مغز و اعصاب (نورولوژیست) مراجعه کنید. هرچه آسیب عصبی دیرتر تشخیص داده شود، احتمال بهبود کامل کاهش مییابد.
❌ هشدار
از مصرف خودسرانه داروها یا روشهای درمانی غیراستاندارد اجتناب کنید. برخی روشها (مانند تزریق ویتامینها بدون آزمایش) ممکن است وضعیت را بدتر کنند.

بهترین پماد برای نوروپاتی
در ابتدا توجه داشته باشید که هیچ پماد «جادویی» یا «قطعی» برای درمان نوروپاتی وجود ندارد، چراکه نوروپاتی یک بیماری پیچیده است و درمان آن بستگی به علت، نوع و شدت آن دارد. با این حال، پمادهای موضعی میتوانند در تسکین برخی از علائم نوروپاتی، به ویژه درد، موثر باشند. این پمادها معمولا برای تسکین موقت علائم و به عنوان بخشی از یک برنامه درمانی جامع استفاده میشوند.
مهم است که قبل از استفاده از هر پمادی برای نوروپاتی، با پزشک خود مشورت کنید. پزشک میتواند با توجه به نوع نوروپاتی، علائم، داروهای مصرفی و وضعیت سلامتی کلی، بهترین گزینه درمانی را توصیه کند. در ادامه انواع رایج پمادها و ترکیبات موضعی که ممکن است برای تسکین علائم نوروپاتی استفاده شوند توصیف شدهاند:
- پمادهای حاوی کپسایسین (Capsaicin)
کپسایسین ماده فعال موجود در فلفل قرمز است. این ماده با کاهش مادهای به نام «ماده P» که در انتقال سیگنالهای درد نقش دارد، عمل میکند. استفاده موضعی از کپسایسین میتواند به کاهش درد نوروپاتی کمک کند.
نکات مهم
- در ابتدا ممکن است باعث سوزش و گرما در ناحیه استفاده شود که به مرور زمان کاهش مییابد؛
- برای اثرگذاری ممکن است نیاز به استفاده منظم و مداوم (چند بار در روز) برای چند هفته باشد؛
- قبل از استفاده، مقدار کمی را روی پوست تست کنید تا از حساسیت پوستی مطمئن شوید؛
- دستها را بعد از استفاده به خوبی بشویید و از تماس با چشمها و غشاهای مخاطی خودداری کنید؛
- برای نوروپاتیهای موضعی و دردناک (مانند نوروپاتی بعد از زونا) ممکن است مناسب باشد.
نامهای تجاری در داروخانهها پمادها و کرمهای کپسایسین با درصدهای مختلف موجود هستند.

- پمادها و لوسیونهای بیحس کننده موضعی (مانند لیدوکائین)
این پمادها حاوی داروهای بیحس کننده موضعی مانند لیدوکائین هستند که با بیحس کردن موقت ناحیه مورد استفاده، درد را تسکین میدهند.
نکات مهم
- تاثیر بیحسی معمولا موقتی است؛
- بیشتر برای تسکین سریع درد موضعی و کوتاه مدت مناسب هستند؛
- میتوانند به صورت پماد، کرم، لوسیون یا پچ پوستی (برچسب) موجود باشند.
نامهای تجاری پماد لیدوکائین، پچ لیدوکائین (مانند لیدودرم).

پمادهای ضد درد غیر استروئیدی موضعی (NSAIDs)
این پمادها حاوی داروهای ضد التهاب غیر استروئیدی مانند دیکلوفناک هستند که میتوانند درد و التهاب موضعی را کاهش دهند.
نکات مهم
- ممکن است برای نوروپاتیهایی که با التهاب موضعی همراه هستند، مفید باشند؛
- اثربخشی آنها در نوروپاتی ممکن است محدودتر از داروهای خوراکی NSAIDs باشد.
نامهای تجاری پماد دیکلوفناک و ژلهای مشابه.

- پمادهای حاوی منتول و کافور
منتول و کافور موادی هستند که احساس خنکی یا گرمی روی پوست ایجاد میکنند و میتوانند به طور موقت درد را تسکین دهند. این مواد بیشتر به عنوان ضد درد موضعی ملایم و تسکین دهنده عمل میکنند.
نکات مهم
- اثر تسکین دهنده این پمادها معمولا خفیف و موقتی است؛
- بیشتر برای دردهای خفیف و به عنوان بخشی از مراقبتهای خانگی استفاده میشوند؛
نامهای تجاری بسیاری از پمادهای موضعی گیاهی و ضد درد عضلانی حاوی منتول و کافور هستند.

- پمادهای ترکیبی
برخی از پمادهای موضعی ممکن است ترکیبی از مواد مختلف مانند کپسایسین، لیدوکائین، منتول، کافور و سایر مواد ضد درد و ضد التهاب را داشته باشند.
نکات مهم و کلیدی
- هیچ پمادی درمان قطعی نوروپاتی نیست پمادهای موضعی فقط میتوانند به تسکین علائم، به ویژه درد، کمک کنند.
- درمان اصلی نوروپاتی باید بر علت زمینهای آن متمرکز باشد بهعنوان مثال، کنترل قند خون در نوروپاتی دیابتی، درمان عفونت در نوروپاتی ناشی از عفونت و غیره؛
- پمادهای موضعی را فقط با توصیه و نظر پزشک استفاده کنید پزشک میتواند بهترین نوع پماد و نحوه استفاده از آن را برای شما تعیین کند؛
- به عوارض جانبی احتمالی پمادها توجه کنید برخی از پمادها ممکن است باعث تحریک پوستی، حساسیت، سوزش یا قرمزی پوست شوند؛
- پمادهای موضعی را به عنوان بخشی از یک برنامه درمانی جامع در نظر بگیرید درمان نوروپاتی اغلب شامل ترکیبی از داروها (خوراکی و موضعی)، فیزیوتراپی، تغییر سبک زندگی و سایر روشهای درمانی میشود؛
- بهترین راه برای یافتن مناسبترین درمان برای نوروپاتی خود، مراجعه به پزشک متخصص مغز و اعصاب (نورولوژیست) است پزشک با بررسی دقیق وضعیت شما، بهترین و موثرترین روش درمانی را برایتان تعیین خواهد کرد که ممکن است شامل پمادهای موضعی و یا سایر روشهای درمانی باشد.
منابع
Diabetic neuropathy. National Institute of Diabetes and Digestive and Kidney Diseases. [https://www.niddk.nih.gov/health-information/diabetes/diabetic-neuropathies](https://www.niddk.nih.gov/health-information/diabetes/diabetic-neuropathies). Accessed March 1, 2023.
Peripheral neuropathy. National Institute of Neurological Disorders and Stroke. [https://www.ninds.nih.gov/health-information/disorders/peripheral-neuropathy](https://www.ninds.nih.gov/health-information/disorders/peripheral-neuropathy). Accessed March 1, 2023.
AskMayoExpert. Diabetic neuropathy. Mayo Clinic; 2022.
Callaghan BC, et al. Diabetic neuropathy: Clinical features, evaluation, and diagnosis. UpToDate. [https://www.uptodate.com/contents/search](https://www.uptodate.com/contents/search). Accessed March 1, 2023.
Callaghan BC, et al. Diabetic neuropathy: Treatment. UpToDate. [https://www.uptodate.com/contents/search](https://www.uptodate.com/contents/search). Accessed March 1, 2023.



52 نظر
[…] داشته باشد، از جمله نفروپاتی (آسیب به کلیهها)، نوروپاتی (آسیب به سیستم عصبی بدن)، رتینوپاتی (آسیب به چشمها)، […]
[…] مهمترین آنها عبارتند از نفروپاتی (آسیب به کلیهها)، نوروپاتی (آسیب به سیستم عصبی بدن)، رتینوپاتی (آسیب به چشمها)، […]
[…] کاری تیروئید ممکن است دچار اضطراب و نگرانی نیز شوند؛نوروپاتی محیطی در موارد طولانیمدت کمکاری تیروئید میتواند به […]
[…] آسیب به کلیهها (نفروپاتی)، چشمها (ریتنوپاتی)، اعصاب (نوروپاتی)، زخم پای دیابتی و بیماریهای قلبی عروقی جلوگیری […]
[…] عوارضی جدی ایجاد کند، از جمله آسیب به عروق خونی، اعصاب (نوروپاتی)، کلیهها (نفروپاتی)، چشمها (رتیوپاتی)، زخم پای […]
[…] عصبی یا نوروپاتی (که ممکن است باعث بیحسی، سردی پاها یا دستها و کاهش […]
[…] عوارضی جدی ایجاد کند، از جمله آسیب به عروق خونی، اعصاب (نوروپاتی)، کلیهها (نفروپاتی)، چشمها (رتیوپاتی)، زخم پای […]
[…] آسیب به کلیهها (یا نفروپاتی)، آسیب به سیستم عصبی (یا نوروپاتی) و غیره. بنابراین، این موضوع نقش بسیار مهمی در سلامت […]
[…] دیابت، مانند بیماریهای قلبی و عروقی، آسیبهای عصبی (نوروپاتی)، آسیب به چشمها (رتینوپاتی) و مشکلات کلیوی (نفروپاتی) […]
[…] عصبی (به عنوان مثال، نوروپاتی […]
[…] عوارض جدی بلندمدت مانند بیماریهای قلبی، آسیب عصبی (نوروپاتی)، آسیب کلیوی (نفروپاتی) و آسیب به چشمها (رتینوپاتی) […]
[…] نوروپاتی (آسیب به سیستم اعصاب بودن) باعث بیحسی، سوزش و درد در دستها و پاها میشود. […]
[…] به اعصاب (نوروپاتی دیابتی) نوروپاتی دیابتی یکی از شایعترین عوارض دیابت است که به دلیل […]
[…] بیماریهای قلبی-عروقی، آسیبهای کلیوی (نفروپاتی)، نوروپاتی و مشکلات بینایی (رتینوپاتی) است. در سالهای اخیر، با […]
[…] افت قند خون شدید و مکرر دارند، یا به دلیل شرایطی مانند نوروپاتی اتونومیک، علائم هیپوگلیسمی را حس نمیکنند، استفاده […]
[…] نفروپاتی (آسیب کلیوی)، رتینوپاتی (آسیب چشمی) و نوروپاتی (آسیب عصبی) قرار میدهد.با توجه به شیوع بالای دیابت در […]
[…] اختلال در گردش خون (به دلیل آسیب عروقی ناشی از دیابت) و نوروپاتی (آسیب اعصاب) که در افراد دارای تشخیص دیابت شایع است، […]
[…] آسیب به کلیهها (نفروپاتی دیابتی)، آسیب به اعصاب (نوروپاتی دیابتی)، مشکلات بینایی (رتینوپاتی دیابتی) و زخمهای […]
[…] قلب، کلیهها (نفروپاتی)، چشمها (رتینوپاتی) و اعصاب (نوروپاتی) وارد کند. با پیشرفت تکنولوژی و فراگیر شدن تلفنهای […]
[…] موضوع، همراه با احتمال بروز عوارض تاخیری دیابت مانند نوروپاتی اتونوم (آسیب به سیستم اعصاب بدن که میتواند درک علائم […]
[…] به کلیهها (نفروپاتی)، چشمها (رتینوپاتی)، سیستم عصبی (نوروپاتی)، زخم پای دیابتی. در این راستا، طب سنتی از دیرباز به […]
[…] آسیب به چشمها (رتینوپاتی)، آسیب به سیستم عصبی (نوروپاتی) و غیره. یکی از شایعترین و در عین حال […]
[…] آسیب به چشمها (رتینوپاتی) و آسیبهای عصبی (نوروپاتی) را افزایش […]
[…] دیابت (مانند آسیب کلیوی (نفروپاتی)، آسیب به سیستم عصبی (نوروپاتی)، آسیب به چشمها (رتینوپاتی)، زخم پای دیابتی و غیره) را […]
[…] میتواند به اعصاب آسیب برساند، که این عارضه بهعنوان نوروپاتی دیابتی شناخته میشود. نوروپاتی در پاها بسیار شایع است […]
[…] است، اما به دلیل آسیب احتمالی اعصاب ناشی از دیابت (نوروپاتی دیابتی)، ممکن است علائم کمتر آشکار یا حتی غایب باشند، […]
[…] آسیب به کلیهها (نفروپاتی)، آسیب به سیستم عصبی بدن (نوروپاتی)، آسیب به چشمها (رتینوپاتی)، زخم پای دیابتی و غیره) […]
[…] منجر به مشکلاتی مانند کم خونی مگالوبلاستیک، نوروپاتی (آسیب به اعصاب) و مشکلات شناختی شود. به همین دلیل، در آن […]
[…] (آسیب به کلیهها)، رتینوپاتی (آسیب به شبکیه چشم)، نوروپاتی (آسیب به سیستم عصبی)، زخم پای دیابتی و غیره، همراه […]
[…] ماندن قند خون است که در درازمدت میتواند به اعصاب (نوروپاتی)، چشمها (رتینوپاتی)، کلیهها (نفروپاتی) و غیره آسیب […]
[…] از جمله آسیب به کلیهها (نفروپاتی)، آسیب به سیستم عصبی (نوروپاتی) آسیب به بینایی (رتینوپاتی)، زخم پای دیابتی و غیره. این […]
[…] (آسیب به کلیهها)، رتینوپاتی (آسیب به چشمها)، نوروپاتی (آسیب به سیستم عصبی)، زخم پای دیابتی و غیره) بسیار مهم […]
[…] موفقیتآمیز قند خون و جلوگیری از عوارض دیابت (از جمله نوروپاتی، نفروپاتی، رتینوپاتی، زخم پای دیابتی و غیره)، رعایت […]
[…] دارای تشخیص ديابت، بهويژه افرادی که دارای مشکل نوروپاتي هستند، بيشتر دچار اختلالات معده (مانند ريفلاكس و تاخير […]
[…] در مدیریت عوارض مزمن دیابت (از جمله نفروپاتی، نوروپاتی، رتینوپاتی، زخم پای دیابتی و غیره) معطوف شده است. […]
[…] مانند آسیب کلیه (نفروپاتی)، چشم (رتینوپاتی)، اعصاب (نوروپاتی)، زخم پای دیابتی و قلب کمک میکند و یکی از بهترین […]
[…] بيماران، کاهش عوارض بلندمدت ديابت (مانند نفروپاتی، نوروپاتی، رتینوپاتی، زخم پای دیابتی و غیره) و فراهمآوردن […]
[…] است در کاهش خطر برخی از عوارض طولانیمدت دیابت، مانند نوروپاتی (آسیب عصبی)، رتینوپاتی (آسیب شبکیه)، و نفروپاتی (آسیب […]
[…] عوارض دیابت، از جمله نفروپاتی (آسیب به کلیهها)، نوروپاتی (آسیب به سیستم عصبی)، رتینوپاتی (آسیب به چشمها) آسیب […]
[…] میتواند به اعصاب آسیب برساند، که این عارضه بهعنوان نوروپاتی دیابتی شناخته میشود. نوروپاتی در پاها بسیار شایع است […]
[…] به کلیهها (نفروپاتی)، چشمها (رتینوپاتی)، سیستم عصبی (نوروپاتی)، زخم پای دیابتی. در این راستا، طب سنتی از دیرباز به […]
[…] قلبی عروقی، آسیب کلیوی (نفروپاتی)، مشکلات عصبی (نوروپاتی)، آسیب به بینایی (رتینوپاتی) و زخم پای دیابتی گردد. در […]
[…] کنترل آن، میتواند از آسیبهای طولانیمدت به اعصاب (نوروپاتی)، رگهای خونی، چشمها (رتینوپاتی)، کلیهها (نفروپاتی) […]
[…] عوارضی جدی ایجاد کند، از جمله آسیب به عروق خونی، اعصاب (نوروپاتی)، کلیهها (نفروپاتی)، چشمها (رتیوپاتی)، زخم پای […]
[…] کاری تیروئید ممکن است دچار اضطراب و نگرانی نیز شوند؛نوروپاتی محیطی در موارد طولانیمدت کمکاری تیروئید میتواند به […]
[…] داشته باشد، از جمله نفروپاتی (آسیب به کلیهها)، نوروپاتی (آسیب به سیستم عصبی بدن)، رتینوپاتی (آسیب به چشمها)، […]
[…] (آسیب به شبکیه چشم)، نفروپاتی (آسیب به کلیهها)، نوروپاتی (آسیب به سیستم اعصاب بدن)) و ماکروواسکولار (بیماریهای […]
[…] هیپرگلیسمی(افزایش شدید قند خون)) و عوارض بلندمدت مانند نوروپاتی (آسیب به سیستم اعصاب بدن) و نفروپاتی (آسیب به کلیهها) […]
[…] (آسیب به شبکیه چشم)، نفروپاتی (آسیب به کلیهها) و نوروپاتی (آسیب به سیستم عصبی بدن)) و ماکروواسکولار (مانند سکته […]
[…] شود؛ علائمی که در افراد دارای تشخیصن دیابت ممکن است با نوروپاتی دیابتی (یا همان آسیب به سیستم عصبی بدن به علت قند خون […]
[…] آسیب به کلیهها (نفروپاتی)، چشمها (رتینوپاتی)، اعصاب (نوروپاتی)، زخم پای دیابتی و قلب را کاهش دهد.بهطور خلاصه، گلای […]
[…] تشخیص دیابت زمانی متوجه خطر میشوند که عوارضی مانند نوروپاتی دیابتی، نفروپاتی، آسیب به شبکیه چشم (رتینوپاتی)، زخم […]