زخم پای دیابتی چیست؟ عارضهای خطرناک در دیابت کنترلنشده
- Shekarban
- دیابت نوع دو, دیابت نوع یک
دیابت یک بیماری متابولیک مزمن است که به دلیل اختلال در تنظیم قند خون منجر به تغییرات سیستمیک در بدن میشود. این تغییرات نه تنها بر متابولیسم گلوکز، بلکه بر اعصاب محیطی، عروق خونی و سیستم ایمنی نیز تأثیر میگذارند. از مهمترین و جدیترین عوارض دیابت میتوان به زخم پای دیابتی اشاره کرد که نتیجه ترکیب پیچیدهای از نوروپاتی دیابتی، ایسکمی ناشی از اختلالات عروقی، و نقص در فرایند ترمیم زخم است. نوروپاتی (یا آسیب عصبی) که به دلیل کنترل نامناسب قند خون ایجاد میشود، موجب کاهش یا از بین رفتن حس درد و لمس در پاها میشود. این امر باعث میشود فرد از وجود جراحتهای کوچک یا نقاط فشار بیشتر آگاه نشود. از سوی دیگر، اختلالات عروقی دیابتی، بهویژه در عروق کوچک و بزرگ، باعث کاهش خونرسانی به اندامها میگردد و ترمیم زخمها را به شکلی جدی به تأخیر میاندازد. همچنین، هایپرگلیسمی مزمن باعث تضعیف پاسخ ایمنی میشود که خطر عفونت ثانویه و گسترش آن را افزایش میدهد.
در این نوشتار از مجله شکربان به بررسی پای دیابتی و علل ایجاد آن پرداخته شده است.

مراحل اولیه زخم پای دیابتی
از منظر علمی، زخم پای دیابتی یکی از شایعترین دلایل بستری شدن افراد دیابتی و یکی از اصلیترین عوامل خطر برای قطع عضو غیرتروماتیک است. کنترل دقیق قند خون، شناسایی عوامل خطر و مداخله زودهنگام پزشکی، از اقدامات حیاتی در کاهش بروز این عارضه و بهبود پیشآگهی افراد است. بنابراین، درک سازوکارهای ایجاد زخم پای دیابتی نقش مهمی در پیشگیری از این موضوع دارد. از آنجاکه دیابت موجب سخت شدن عروق خونرسان بدن و در نتیجه کاهش سرعت خونرسانی میشود میتواند به میزان قابل توجهی ریسک ابتلا به بیماریهای قلبی، سکته مغزی و کاهش خونرسانی به اندامهای تحتانی بدن را افزایش دهد. همین عامل سبب شده است که افراد دارای تشخیص دیابت تا 10 برابر بیشتر در معرض خطر قطع پا قرار داشته باشند. اختلال سیستم اعصاب بدن، به ویژه اعصاب حسی، نیز موجب از بین رفتن سازوکارهای طبیعی بدن به هنگام مقابله با ضربههای فیزیکی و افزایش آسیبپذیری فرد در برابر آسیب (تروما) میشود. یکی از جدیترین عوارض ناشی از اختلال اعصاب حسی انتقال غیرطبیعی وزن بدن به پاها بههنگام قدم زدن است که بهعلت از بین بردن تعادل، احتمال برخورد فرد با موانع و ایجاد زخم در اندامهای تحتانی را به میزان قابل توجهی افزایش میدهد. از سوی دیگر نوروپاتی ایجادشده منجر به تغییر جریان خون سطحی پاها شده و موجب تسریع خشکی پوست و تشکیل شقاق میشود.
زخم پای دیابتی در صورت عدم درمان، بهویژه در مراحل اولیه، میتواند بهصورت چشمگیری پیشرفت کند و به مشکلات جدیتری منجر شود. در این بخش، به بررسی مراحل اولیه تشکیل زخم پای دیابتی پرداخته شده و چگونگی تعامل چندین عامل در ایجاد این زخمها توصیف شده است.
- آسیب به اعصاب (نوروپاتی دیابتی)
یکی از اولین و اصلیترین عواملی که به تشکیل زخم پای دیابتی منجر میشود، آسیب به سیستم عصبی بدن است. نوروپاتی دیابتی (یا آسیب به سیستم عصبی بدن به علت قند خون بالا) یک عارضه شایع است که در اثر کنترل ضعیف قند خون و افزایش طول مدت بیماری دیابت ایجاد میشود. این آسیب عصبی بهویژه در پاها و اندامهای تحتانی رخ میدهد، چراکه این بخشها اعصاب کوچکتری دارند که مسئولیت انتقال پیامهای حسی (مانند درد، دما و فشار) را بر عهده دارند و بیشتر تحت تأثیر قرار میگیرند.
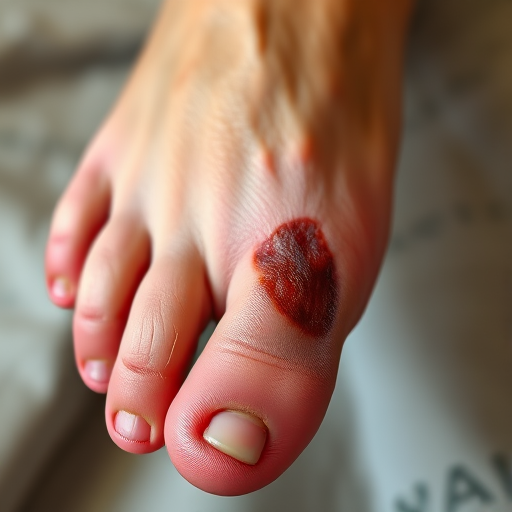
تأثیرات نوروپاتی دیابتی در مراحل اولیه
- از دست رفتن حس درد: در این مرحله فرد قادر به احساس درد یا ناراحتی در پاها نیست و بنابراین از وجود زخم یا جراحتهای کوچک آگاه نمیشود؛
- از بین رفتن حس دما: عدم توانایی در تشخیص حرارت یا سرما میتواند باعث تماس پاها با سطوح داغ یا سرد شود که منجر به سوختگی یا یخ زدگی میگردد؛ و
- کاهش حساسیت به فشار: نواحی خاصی از پا که تحت فشار قرار میگیرند (مانند پاشنه یا انگشتان) ممکن است آسیب ببینند و زخم ایجاد شود بدون اینکه بیمار متوجه شود.
- اختلالات عروقی (آسیب به جریان خون)
دیابت میتواند منجر به آسیب به رگهای خونی کوچک (میکروواسکولار) و بزرگ (ماکروواسکولار) شود. این مشکل بهویژه در اندامهای تحتانی مشهود است، زیرا جریان خون در این نواحی کاهش مییابد. کاهش خونرسانی به پاها بهصورت مستقیم بر توانایی بدن در ترمیم زخمها تاثیر میگذارد. جریان خون ضعیفتر به این معناست که اکسیژن و مواد مغذی کمتری به ناحیه آسیب دیده میرسد، که فرآیند بهبود و ترمیم را کند میکند.
تاثیر اختلالات عروقی در مراحل اولیه
کاهش سرعت ترمیم زخم زخمها بهطور طبیعی دیرتر بهبود مییابند و این امر موجب افزایش خطر عفونتهای ثانویه میشود؛
افزایش آسیب بافتی بدون جریان خون کافی، بافتهای آسیبدیده پا ممکن است بهطور کامل ترمیم نشوند، و در نتیجه زخمها به عمق بیشتری میروند؛
افزایش خطر عفونت کاهش خونرسانی باعث ضعف سیستم ایمنی در ناحیه آسیبدیده میشود و احتمال عفونت را افزایش میدهد.
- اختلالات در سیستم ایمنی
هایپرگلیسمی (قند خون بالا) باعث کاهش عملکرد سیستم ایمنی میشود. این امر منجر به کاهش توانایی بدن در مقابله با عفونتها و ترمیم آسیبهای بافتی میشود. در مراحل اولیه زخم پای دیابتی، این کاهش عملکرد ایمنی میتواند منجر به افزایش تعداد و شدت عفونتهای موضعی شود.
تأثیرات اختلال ایمنی در مراحل اولیه
افزایش خطر عفونت: حتی زخمهای کوچک و سطحی ممکن است به سرعت عفونی شوند و به عمق بافتها نفوذ کنند؛
کاهش توانایی بدن در بهبود زخم: سیستم ایمنی که تحت تأثیر قرار میگیرد قادر به ترمیم و بازسازی بافتها بهطور مؤثر نخواهد بود و این مسئله به تأخیر در بهبود زخمها میانجامد.
- فشار مکانیکی و تغییرات ساختاری در پا
افراد دارای تشخیص دیابت به دلیل آسیب عصبی و کاهش حس در پا ممکن است فشارهای غیرطبیعی و دائمی را بر نواحی مختلف پا وارد کنند. فشار مکانیکی میتواند در نواحی خاصی از پا مانند پاشنه، کف پا یا انگشتان ایجاد شود و منجر به ایجاد زخم شود. تغییرات ساختاری در پاها مانند گوشههای پینهای یا برجستگیهای استخوانی نیز ممکن است باعث سایش و آسیب به پوست و بافتهای زیرین شود.
تأثیرات فشار مکانیکی در مراحل اولیه
- ایجاد پینه و زخمهای فشار پوست آن نواحی از بدن که تحت فشار قرار میگیرد ممکن است ضخیم و دچار ترک شود و این ترکها به زخمهای عمقی تبدیل میشوند؛
- افزایش خطر ایجاد زخم: هرگونه فشار غیرطبیعی میتواند به زخمهایی منجر شود که بهراحتی عفونی میشوند، بهویژه در افرادی که حساسیت پوستیشان کاهش یافته است.
- نقص در فرایند ترمیم زخم
در افراد دارای تشخیص دیابت روند ترمیم زخمها تحت تأثیر عوامل مختلفی از جمله اختلال در فرآیندهای سلولی و کاهش توانایی ترمیم بافتها قرار میگیرد. در مراحل اولیه زخم پای دیابتی، این نقصهای ترمیمی باعث میشود که زخمها سریعتر گسترش یافته و عوارض جدیتری مانند عفونتهای مزمن یا زخمهای عمیقتر ایجاد شوند.
تأثیرات نقص ترمیم زخم در مراحل اولیه
کند شدن فرآیند ترمیم: مراحل مختلف بهبود زخم مانند التهاب، تکثیر سلولی و ساخت بافت جدید بهصورت نادرست یا کند انجام میشود؛
پایداری زخم: زخمها ممکن است در برابر درمانهای معمول مقاوم شوند و به زخمهای مزمن تبدیل شوند که به درمانهای پیشرفتهتری نیاز دارند.
انواع زخم پای دیابتی
زخم پای دیابتی یکی از عوارض مهم دیابت است که میتواند منجر به عفونتهای شدید یا حتی قطع عضو شود. این زخمها معمولا به دلیل مشکلات گردش خون، نوروپاتی محیطی و کنترل ضعیف قند خون ایجاد میشود. زخم پای دیابتی را میتوان در سه نوع اصلی طبقهبندی میشود:
- زخمهای نوروپاتیک (Neuropathic Ulcers)
این نوع زخمها معمولا در افرادی که دچار فقدان حس در پاها هستند (به دلیل نوروپاتی محیطی) رخ میدهد.
ویژگیها
- معمولا در نقاط تحمل وزن پا (مثل کف پا یا پاشنه) دیده میشود؛
- پوست اطراف زخم خشک و گرم است؛
- فرد ممکن است هیچگونه دردی در محل زخم احساس نکند.
علت
فشاری طولانیمدت یا ضربه به پا که به دلیل فقدان حس، بیمار متوجه آسیبدیدگی نمیشود.
- زخمهای ایسکمیک (Ischemic Ulcers)
این زخمها به دلیل کاهش گردش خون و اکسیژنرسانی به بافتها ایجاد میشوند.
ویژگیها
- معمولا در لبههای پا یا انگشتان دیده میشود؛
- زخمها دردناک هستند و فرد احساس سوزش یا درد شدید دارد؛
- بافت اطراف زخم ممکن است سرد، رنگپریده یا مایل به آبی باشد.
علت
تنگی یا انسداد عروق خونی (بیماری عروقی محیطی) که منجر به مرگ بافت میشود.
- زخمهای نوروایسکمیک (Neuroischemic Ulcers)
این نوع از زخمها ترکیبی از نوروپاتی و بیماری عروق محیطی است.
ویژگیها
- زخمها کمخون و خشک به نظر میرسند؛
- معمولا بافتهای حاشیه زخم شکننده هستند و توانایی ترمیم ندارند؛
- درد ممکن است بسته به وجود نوروپاتی متغیر باشد.
علت
ترکیب کاهش حس ناشی از نوروپاتی و اختلال در گردش خون.
دیگر عوامل موثر بر زخم پای دیابتی
عفونت: زخمها به راحتی عفونی میشوند و ممکن است به گانگرن منجر شود.
اشکال در فرآیند التیام زخم:
- افزایش قند خون روند ترمیم زخم را کند میکند؛
- کمبود اکسیژن به دلیل بیماری عروقی؛
- عدم مراقبت مناسب از جمله پوشیدن کفش نامناسب یا عدم رسیدگی به زخم.
پیشگیری از انواع زخم پای دیابتی
- کنترل قند خون: حفظ سطح قند در محدوده طبیعی به جلوگیری از پیشرفت نوروپاتی و بیماریهای عروقی کمک میکند؛
- معاینه روزانه پاها: بررسی هرگونه آسیب، قرمزی، یا زخم به طور منظم.
- مراقبت از پاها:
- عدم راه رفتن با پای برهنه؛
- استفاده از کفشهای ارتوپدی و مناسب.
- ترک سیگار: برای بهبود گردش خون و سلامت عروق.
- مشاوره با پزشک: برنامهریزی برای چکاپهای منظم و درمان سریع هر گونه زخم.
علت بوی بد زخم پای دیابتی
بوی بد زخم پای دیابتی معمولا به دلیل عفونت باکتریایی و تجزیه بافتهای مرده در محل زخم ایجاد میشود. برخی از مهمترین عوامل مرتبط با این نوع بو عبارتند از:
- عفونت باکتریایی
- عفونتهای باکتریایی یکی از شایعترین دلایل بوی ناخوشایند در زخم پای دیابتی هستند. وقتی زخم به طور مناسب تمیز و درمان نشود، باکتریها (مانند Staphylococcus aureus، Pseudomonas یا Anaerobes) رشد میکنند و مواد زائد تولید میکنند که باعث بو میشود.
- باکتریهای بیهوازی (anaerobic bacteria) که در محیطهای بدون اکسیژن رشد میکنند به علت تولید گازها و ترکیبات سولفوریک بوی تندتری ایجاد میکنند.
- نکروز یا مرگ بافتی
در مواردی که خونرسانی به زخم کاهش یافته است (به دلیل مشکلات عروقی ناشی از دیابت)، بافت زخم ممکن است شروع به از بین رفتن یا نکروز کند. تجزیه این بافتهای مرده توسط باکتریها باعث تولید بوی بد میشود.
- ترشح چرک و مایعات عفونی
چرک و مایعاتی که از زخم آلوده ترشح میشوند ممکن است حاوی باکتریها و ترکیبات شیمیایی باشد که بوی ناخوشایندی تولید میکنند.
- محیط مرطوب و بسته
اگر زخم در محیط مرطوب یا بسته باشد (مانند کفشهایی که تهویه ندارند)، شرایط برای رشد باکتریها و شدت بو مساعدتر میشود.
- کنترل نامناسب قند خون
قند خون بالا مانع از بهبود زخم و تقویت سیستم ایمنی بدن میشود، که باعث طولانی شدن مدت عفونت و افزایش احتمال گستردهتر شدن باکتریها میگردد.
- وجود گانگرن (Gangrene)
در موارد پیشرفته، زخم پای دیابتی ممکن است به گانگرن تبدیل شود. این وضعیت شامل نکروز شدید و گاهی عفونت گسترده است که بوی بسیار شدیدی ایجاد میکند.

چگونه میتوان از بوی بد جلوگیری کرد؟
- کنترل قند خون: میزان قند خون باید بهصورت منظم زیر نظر باشد تا روند بهبود زخم تسریع شود؛
- تمیز نگه داشتن زخم: زخم به طور روزانه باید شسته و پانسمان شود؛
- مراجعه به پزشک اگر زخم بوی بدی دارد یا علائمی از عفونت وجود دارد (مانند ورم، ترشح چرک، تب، یا درد)، مراجعه فوری به پزشک ضروری است؛
- رعایت بهداشت از کفشهای مناسب و تهویهدار استفاده کنید و از راه رفتن با پای برهنه اجتناب نمایید؛ و
- آنتیبیوتیکها در موارد عفونت، پزشک ممکن است آنتیبیوتیکهای خوراکی یا تزریقی تجویز کند.
دیابت چگونه منجر به آسیب به پاها و ایجاد پای دیابتی میشود؟
دیابت از دو طریق موجب آسیب به پاها میشود:
- نوروپاتی دیابتی (آسیب به اعصاب بدن). قندخون کنترلنشده در بلندمدت سبب آسیب به سیستم اعصاب بدن میشود. در صورتیکه به اعصاب ران و پا آسیب وارد شود فرد احساس گرما، سرما یا درد را از دست خواهد داد. این حالت که در آن هرگونه حس درقسمتی از بدن از بین میرود نوروپاتی دیابتی (Diabetic neuropathy) نامیده میشود. از بین رفتن حس موجب میشود که در صورت پارگی یا ایجاد زخم فرد دیرتر متوجه شده و احتمال عفونت افزایش مییابد. نوروپاتی دیابتی موجب اختلال در عملکرد ماهیچههای پا نیز میشود. که در اغلب موارد بهعلت آسیب وارده توانایی مغز در توزیع مناسب وزن بدن روی پاها از بین میرود؛
- آسیب به عروق محیطی. به شرایطی گفته میشود که در آن رگهای خونی خارج از قلب با مشکل مواجهشده و جریان خون در آنها کاهش یابد. افراد داری تشخیص دیابت در صورتیکه نتوانند قندخون خود را به خوبی کنترل کنند در بلندمدت بهعلت آسیب به جداره رگها با مشکلات جریان خون مواجه میشوند. بدون جریان مناسب خون بهبود زخمها و برشها نیازمند زمان بیشتری میباشد. یکی از جدیترین عوارض بیماری عروق محیطی قانقاریقا (مرگ بافت بهعلت نرسیدن خون) است.
- زخم پای دیابتی شامل شش درجه میشود:
- درجه صفر. نبود زخم پا در افراد مستعد؛
- درجه یک. زخم سطحی که کل ضخامت پوست را درگیر کرده است، اما به بافتهای زیرجلدی نفوذ نکرده است؛
- درجه دو. زخم عمیقی که به لیگمانها و عضلات نفوذ کرده است ولی به بافت استخوانی نفوذ نکرده است؛
- درجه سه. زخم عمیق همراه با عفونت و التهاب بافتهای سطحی پوست و تشکیل آبسه؛
- درجه چهار. قانقاریای موضعی؛
- درجه پنج. قانقاریایی که کل پا را درگیر کرده است.

مهمترین علائم پای دیابتی کداماند؟
توصیه موکد شده است که افراد دارای تشخیص دیابت هر روز پاهای خود را به دقت بررسی کنند و در صورت مشاهده هر مورد جدیدی به سرعت با تیم پزشکی خود صحبت کنند. افراد دیابتی باید توجه داشته باشند که تغییرات هرچند اندک باشند باید بسیار مهم در نظر گرفته شوند زیرا عوارض و مشکلات جدی در ناحیه پا به احتمال بسیار زیادی منجر به قطع سریع پا یا انگشتان پا خواهد شد. در همین راستا در ادامه مهمترین علائمی که در ناحیه پا و ران بروز مییابند و میتوانند نشانگر آغاز پای دیابتی باشند در ادامه بررسی شدهاند:
- حس سوزش یا مشاهده میخچه در پا؛
- احساس درد؛
- حس کرختی؛
- سفیدی غیرنرمال و درخشش پوست؛
- ریزش موهای پا؛
- از دست رفتن هرگونه حس در ناحیه پا یا ران؛
- متورم شدن پا؛
- عدم تعریق پا؛
- درمان دیرهنگام زخمها در ناحیه پا و ران؛
- گرفتگی و درد عضلات پایین تن بههنگام نشستن و استراحت؛
- حس سرما یا گرما در ناحیه پا؛
- وجود زخمها یا برشهایی در ناحیه پا که فرد به هیچوجه آنها را حس نمیکند؛
- استشمام بوی بد از زخمهای باز.
در صورت مشاهده هرکدام از این علائم فرد باید سه اقدام مهم زیر را به سرعت انجام دهد:
- با نشستن یا دراز کشیدن به سرعت فشار وارده بر پاها را کاهش دهد؛
- با تیم پزشکی خود تماس بگیرد؛
- در صورتیکه تیم پزشکی فرد در دسترس نیستند به سرعت به نزدیکترین مرکز بهداشتی و درمانی مراجعه نماید؛
کدام عوامل موجب افزایش ریسک ابتلا به پای دیابتی میشود؟
مهمترین عوامل خطر زمینهساز زخم پای دیابتی:
- جنسیت مذکر؛
- سابقه تشخیص دیابت بیش از 10 سال؛
- ساختمان غیرطبیعی پاها؛
- بیماریهای عروق محیطی؛
- مصرف دخانیات؛
- سابقه پیشین زخم پا.
چگونه میتوان از زخم پای دیابتی پیشگیری کرد؟
مهمترین اقداماتی که نقش پررنگی در پیشگیری از ابتلا به پای دیابتی دارند عبارتند از:
- بررسی روزانه انگشتان و ساق پا. به هنگام بررسی روزانه باید به هر نوع تورم، قرمز شدگی یا مشکل در ناخنهای پا، بهویژه بین آنها، توجه داشت. استفاده از ذرهبین میتواند باعث افزایش دقت فرد شود. در صورتیکه هر نوع مورد غیرمعمولی مشاهده شود باید بلافاصله با پزشک تماس گرفت؛
- پا فقط باید با آب ولرم شستوشو داده شود. دقت شود که پا باید هر روز شسته شود و برای شستوشوی آن هیچگاه نباید از آب داغ استفاده شود؛
- در حین شستوشو پا باید به آرامی ماساژ داده شود. به هنگام شستوشوی پا هیچگاه نباید از لیفهای زبر یا اسفنج استفاده کرد. هنگام خشککردن پا نیز میبایست از یک حوله نرم استفاده کرد و میان انگشتان پا باید به آرامی خشک شود؛
- هیچگاه بین انگشتان خود را با کرم مرطوب نکنید. برای جلوگیری از خشکی پوست پا و پوسته پوستهشدن آن هر روز از کرم مرطوب کننده استفاده نمایید، اما هیچگاه بین انگشتان خود را مرطوب نکنید زیرا محیط را برای ایجاد عفونت قارچی فراهم میکند؛
- ناخنهای پا را با دقت کوتاه کنید. افراد دارای تشخیص دیابت میبایست دقت داشته باشند که ناخنهای پا را بیش از حد کوتاه نکنند زیرا احتمال ایجاد ناخن فرورفته را به میزان قابل توجهی افزایش میدهد. ناخن فرورفته یا فرو رفتن ناخن در گوشت انگشت که اکثرا در انگشت شست پا دیده میشود یکی از شایعترینبیماریهای ناخن است که عامل ایجاد آن رشد بیش از حد ناخن و فرورفتن آن در شیار ناخن میباشد.. این حالت معمولا با درد و ایجاد عفونت همراه است؛
- هیچگاه میخچه یا هر نوع آسیب دیگری به پوست پا نباید خود درمانی شود. به محض مشاهده هر نوع مشکل در پوست پا باید سریعا به پزشک مراجعه کرد؛
- پوشیدن جوراب تمیز و خشک. علاوهبر این، جوراب را باید روزانه عوض کرد؛
- استفاده از جورابهای طراحیشده برای افراد دارای تشخیص دیابت. جورابهایی که مواد نرم بیشتری دارند، در قسمت انتهایی خود فاقد کش هستند و بالاتر از قوزک پا را میپوشانند و از فیبر که موجب مرطوبساختن پوست میشود ساخته شدهاند، بیشترین نقش را در پیشگیری از عارضه پای دیابتی دارند؛
- اگر فرد در طول شب حس سرما دارد بهتر است که در حین خواب جوراب بپوشد؛
- پیش از پوشیدن کفش باید داخل آن را بررسی کرد. باید توجه داشت که در صورت بروز عارضه پای دیابتی هر نوع حس در ناحیه پا از بین میرود و فرد قادر به تخشیص اشیاء نوک تیز درون کفش نمیباشد، بنابراین بهتر است که پیش از پوشیدن کفش داخل آن را بررسی کرد؛
- پای خود را گرم و خشک نگهدارید. افراد دارای تشخیص دیابت باید دقت داشته باشند که در طول روزهای بارانی یا برفی پای آنها خیس نشود؛
- خودداری از قدم زدن با پای برهنه. افراد دیابتی بهتر است که هنگام قدم زدن در منزل نیز از کفش یا دمپایی استفاده نمایند. زیرا امکان دارد که بهصورت ناخواسته پا بر جسم نوک تیزی بگذارند؛
- خودداری از مصرف دخانیات. دخانیات موجب ایجاد محدودیت در گرش خون، بهویژه در ناحیه پا، میشود؛
- پا و قوزک آن باید به شکل منظم و دورهای بررسی شوند. بررسی منظم پا و قوزک پا جزء ضروری پیشگیری از پای دبایتی میباشد.



25 نظر
[…] کلیهها (نفروپاتی) و چشم (رتینوپاتی)، آسیب به پاها (معروف به پای دیابتی) شود. البته قندخون بالا بسته به نوع دیابت میتواند […]
[…] قند خون با استفاده از سینوریپا میتواند منجر به کاهش عوارض دیابت، مانند آسیب به کلیهها، قلب و عروق و چشمها شود. این […]
[…] به کلیهها (نفروپاتی)، آسیب به سیستم عصبی (نوروپاتی)، زخم پای دیابتی و غیره میشود. در این نوشتار از مجله شکربان به […]
[…] (آسیب به سیستم عصبی بدن)، رتینوپاتی (آسیب به چشمها)، زخم پای دیابتی و غیره.دیابت دارای انواع مختلفی است، از جمله دیابت نوع […]
[…] (آسیب به سیستم عصبی بدن)، رتینوپاتی (آسیب به چشمها)، زخم پای دیابتی و غیره. بنابراین تشخیص به هنگام و درمان دیابت نقش مهمی […]
[…] (نفروپاتی)، چشمها (ریتنوپاتی)، اعصاب (نوروپاتی)، زخم پای دیابتی و بیماریهای قلبی عروقی جلوگیری […]
[…] (نوروپاتی)، کلیهها (نفروپاتی)، چشمها (رتیوپاتی)، زخم پای دیابتی و غیره. بنابراین کنترل دقیق قند خون اهمیت زیادی […]
[…] چشمی مانند رتینوپاتی دیابتی که خطر نابینایی را افزایش […]
[…] (نوروپاتی)، کلیهها (نفروپاتی)، چشمها (رتینوپاتی)، زخم پای دیابتی، بیماریهای قلب و عروقی بشود.شناخت دقیق و سریع علائم […]
[…] (نفروپاتی)، چشمها (رتینوپاتی)، سیستم عصبی (نوروپاتی)، زخم پای دیابتی. در این راستا، طب سنتی از دیرباز به خواص درمانی گیاهان […]
[…] به سیستم عصبی (نوروپاتی)، آسیب به چشمها (رتینوپاتی)، زخم پای دیابتی و غیره) را افزایش […]
[…] سیستم عصبی بدن (نوروپاتی)، آسیب به چشمها (رتینوپاتی)، زخم پای دیابتی و غیره) دامن […]
[…] به سیستم عصبی (نوروپاتی) آسیب به بینایی (رتینوپاتی)، زخم پای دیابتی و غیره. این وضعیت، که اغلب با دیابت نوع ۱ یا دیابت نوع ۲ […]
[…] چشمی (رتینوپاتی)، کلیوی (نفروپاتی) و عصبی (نوروپاتی) و زخم پای دیابتی) پیشگیری […]
[…] (آسیب به چشمها)، نوروپاتی (آسیب به سیستم عصبی)، زخم پای دیابتی و غیره) بسیار مهم […]
[…] عوارض دیابت (از جمله نوروپاتی، نفروپاتی، رتینوپاتی، زخم پای دیابتی و غیره)، رعایت رژیم غذایی سالم (کم کربوهیدرات و متعادل) […]
[…] کلیه (نفروپاتی)، چشم (رتینوپاتی)، اعصاب (نوروپاتی)، زخم پای دیابتی و قلب کمک میکند و یکی از بهترین شاخصها برای ارزیابی […]
[…] بلندمدت ديابت (مانند نفروپاتی، نوروپاتی، رتینوپاتی، زخم پای دیابتی و غیره) و فراهمآوردن کنترل بهينه قند خون توسعه […]
[…] مزمن دیابت (از جمله نفروپاتی، نوروپاتی، رتینوپاتی، زخم پای دیابتی و غیره) معطوف شده است. دیابت، بهویژه دیابت نوع 2، یک […]
[…] (آسیب به شبکیه چشم)، نوروپاتی (آسیب به سیستم عصبی)، زخم پای دیابتی و غیره، همراه است.در این میان پیوند پانکراس بهعنوان […]
[…] شایعترین و در عین حال نگرانکنندهترین این عوارض، زخم پای دیابتی است. این زخمها نه تنها کیفیت زندگی افراد دارای تشخیص […]
[…] مشکلات عصبی (نوروپاتی)، آسیب به بینایی (رتینوپاتی) و زخم پای دیابتی گردد. در کنار تغییرات سبک زندگی شامل رژیم غذایی مناسب و […]
[…] (نوروپاتی)، کلیهها (نفروپاتی)، چشمها (رتینوپاتی)، زخم پای دیابتی، بیماریهای قلب و عروقی بشود.شناخت دقیق و سریع علائم […]
[…] (نوروپاتی)، کلیهها (نفروپاتی)، چشمها (رتیوپاتی)، زخم پای دیابتی، اختلالات جنسی (شامل اختلال نعوض در مردان) و غیره. […]
[…] دیابتی، نفروپاتی، آسیب به شبکیه چشم (رتینوپاتی)، زخم پای دیابتی یا بیماریهای قلبی-عروقی ایجاد شده است. به همین دلیل […]